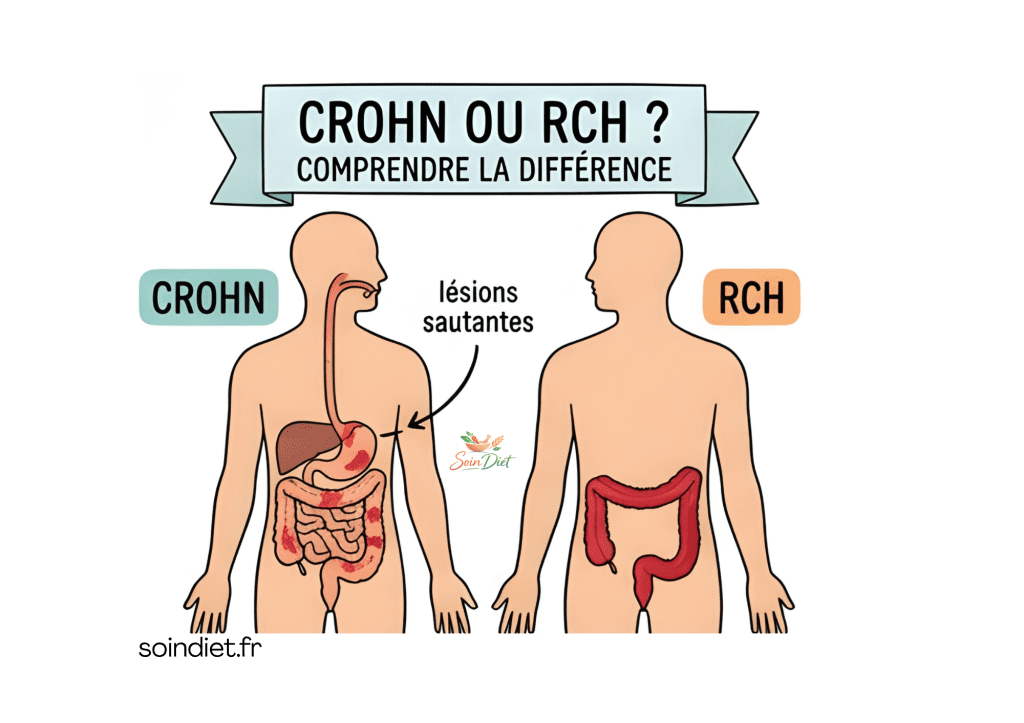
Les maladies inflammatoires chroniques de l’intestin (MICI) regroupent principalement deux pathologies : la maladie de Crohn et la rectocolite hémorragique (RCH).Ces deux affections partagent plusieurs symptômes et mécanismes, ce qui peut les rendre difficiles à distinguer. Pourtant, elles présentent des différences importantes dans leur localisation, leur évolution et leurs complications.
Dans cet article, nous expliquons simplement ce qui distingue ces deux maladies.
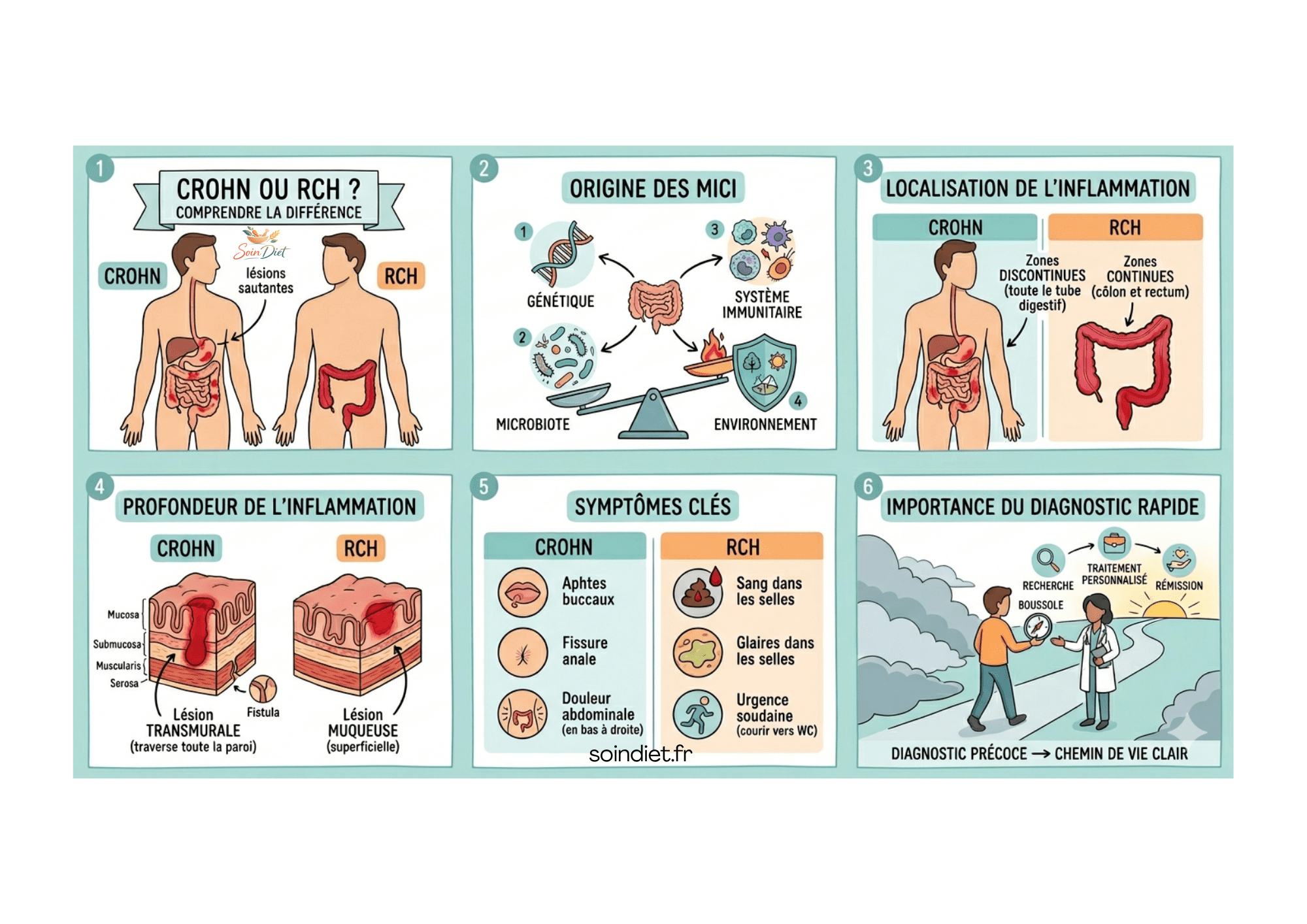
1. Qu’est-ce que les MICI ?
La maladie de Crohn et la rectocolite hémorragique appartiennent toutes deux aux maladies inflammatoires chroniques de l’intestin. Dans ces pathologies, le système immunitaire réagit de manière excessive contre les tissus du tube digestif, provoquant une inflammation chronique. Celle ci entraîne différents symptômes digestifs : diarrhées persistantes, douleurs abdominales, fatigue et perte de poids.
Les causes exactes restent inconnues, mais les recherches montrent qu’elles impliquent une interaction complexe entre la génétique, le microbiote intestinal, l’environnement et le système immunitaire.
2. Où se situe l’inflammation ?
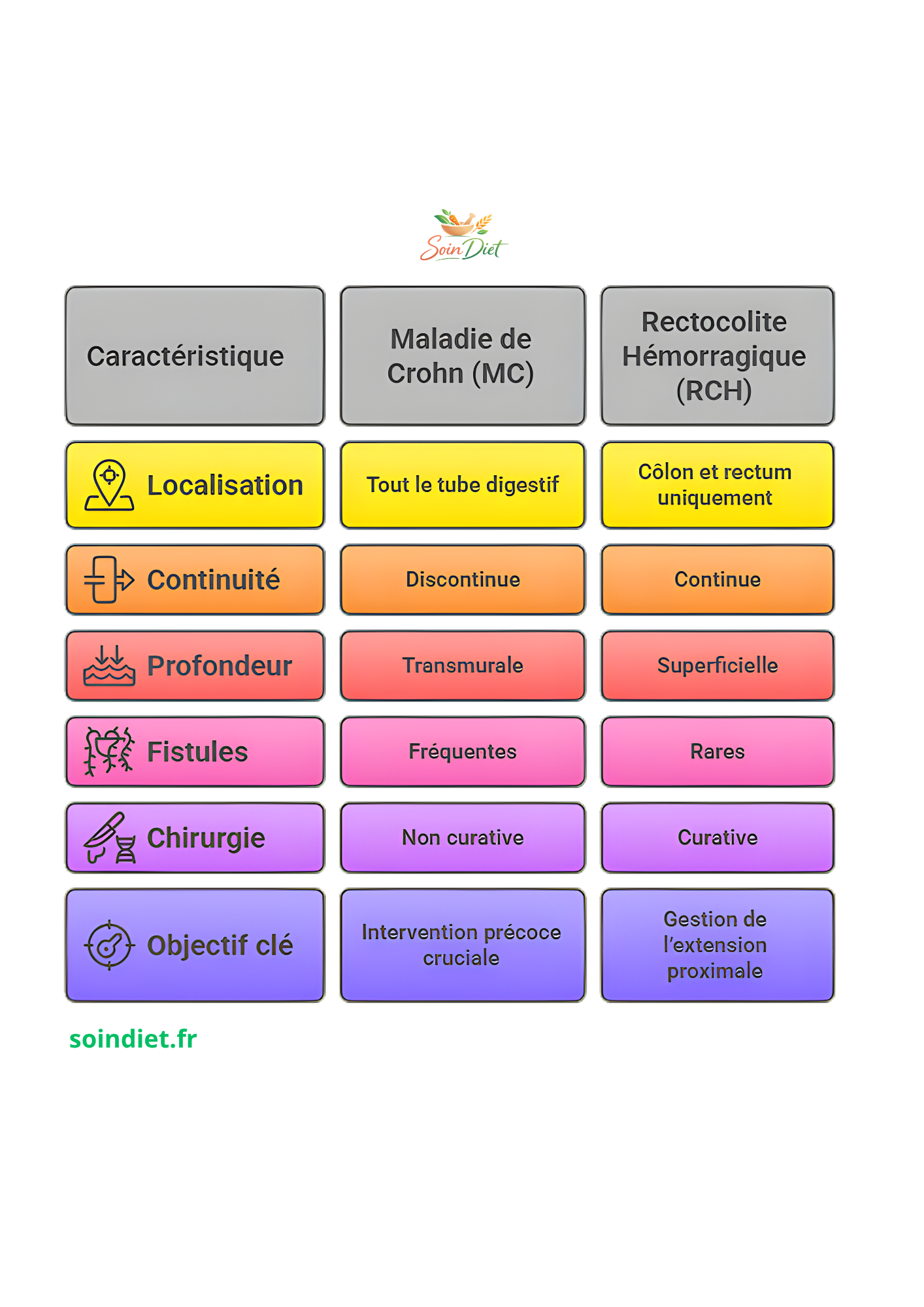
Dans la maladie de Crohn : l’inflammation peut toucher tout le tube digestif, de la bouche à l’anus. Elle atteint souvent l’intestin grêle et le côlon. L’inflammation est discontinue : des zones malades alternent avec des zones saines.
Dans la rectocolite hémorragique : l’inflammation est limitée au côlon (gros intestin) et au rectum. Elle débute au niveau du rectum et s’étend de manière continue vers le haut, sans interruption.
À retenir : la RCH reste dans le gros intestin, tandis que la maladie de Crohn peut concerner l’ensemble du tube digestif et se présenter par plaques.
3. Les symptômes sont-ils les mêmes ?
Les deux maladies peuvent entraîner des douleurs abdominales, une diarrhée chronique et une fatigue importante. Cependant, certains signes sont plus spécifiques :• Dans la maladie de Crohn : on observe parfois des aphtes dans la bouche, des fissures anales ou des fistules (petites communications anormales entre l’intestin et un autre organe). La douleur siège souvent dans la région inférieure droite de l’abdomen.
Dans la RCH : la présence de sang et de glaires dans les selles est très fréquente. L’envie d’aller à la selle est souvent soudaine et impérieuse.
4. Pourquoi le traitement n’est-il pas le même ?
L’une des différences majeures concerne la place de la chirurgie.
• Maladie de Crohn : la chirurgie n’est pas curative. Elle est envisagée en cas de complication (rétrécissement, fistule), mais la maladie peut réapparaître ailleurs après l’intervention.
• Rectocolite hémorragique : l’ablation totale du côlon (colectomie) permet de guérir la maladie. C’est pourquoi cette option peut être proposée en cas d’échec des traitements médicamenteux.
5. Pourquoi est-il important de faire la différence rapidement ?
Un diagnostic précis permet de choisir la stratégie la plus adaptée. Dans la maladie de Crohn, plus le traitement est débuté tôt, meilleur est le contrôle de la maladie. Pour la RCH, le délai avant le traitement semble avoir moins d’influence sur les chances de rémission, mais une prise en charge précoce reste essentielle pour éviter les complications.
6. En résumé : les 6 points clés
7. Et maintenant, que faire ?
Si des symptômes digestifs persistent ou se répètent, il est recommandé de consulter un médecin traitant ou un gastro entérologue. Une coloscopie et des examens d’imagerie permettent de distinguer la maladie de Crohn de la RCH. Un diagnostic précis ouvre la voie à une prise en charge personnalisée, adaptée à chaque situation.
Ressources
1. Zaidi, S. F., et al. (2025). A Comprehensive Review of the Role of Biologics and Small-Molecule Therapies in the Long-Term Management of Crohn’s Disease. Cureus.
2.Sarkar, S., et al. (2025). Post-operative Outcomes Following Urgent and Elective Surgery for Ulcerative Colitis: A Systematic Review and Meta-Analysis. Cureus.
3.Yang, Q. H., & Zhang, C. N. (2025). Comparative study on the pathogenesis of Crohn’s disease and ulcerative colitis. World Journal of Gastroenterology.
4. Hyon, S. S., et al. (2025). Comparison of early ileocolic resection and medical treatment for Crohn’s disease: a systematic review and meta-analysis. Journal of Crohn’s & Colitis.
5. Chaemsupaphan, T., et al. (2025). Comprehensive care of ulcerative colitis: new treatment strategies. Expert Review of Gastroenterology & Hepatology.
6. Agrawal, H., & Gupta, N. (2025). Comparative analysis of the pathogenesis in Crohn’s disease and ulcerative colitis. World Journal of Gastroenterology.
7. Hupé, M., et al. (2025). Systematic review and network meta-analysis comparing the efficacy of conventional therapy and biologics to prevent endoscopic postoperative recurrence in patients with Crohn’s disease. Therapeutic Advances in Gastroenterology.
8. Dunn, M. S., et al. (2025). *S2015 Shorter Disease Duration Increases Clinical Remission Rates in Real-World Observational Studies for Crohn’s Disease, but Not Ulcerative Colitis: A Systematic Review and Meta-Analysis*. The American Journal of Gastroenterology.